سلامت چندگانه: از سندروم روده نشتکننده تا آسیبهای ریوی پس از تروما و خشکی مخاط تنفسی
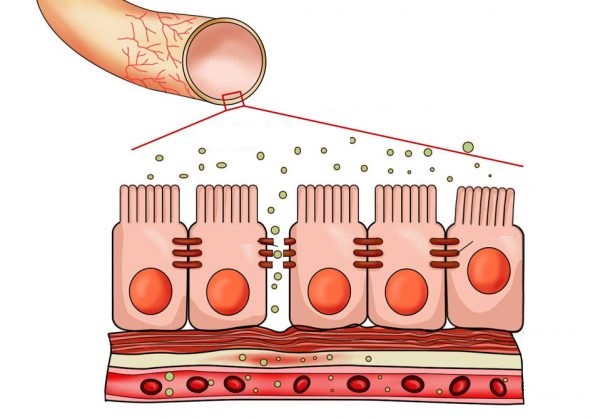
سندروم روده نشتکننده (Leaky Gut): علائم و راهکارهای بهبود روده
سندروم روده نشتکننده، که به آن سندروم رودهی چکه کن یا افزایش نفوذپذیری روده نیز گفته میشود، وضعیتی است که در آن دیوارهی داخلی روده کوچک (مخاط روده) آسیب دیده و باعث میشود که منافذ و شکافهای موجود در آن بازتر شوند. این امر اجازه میدهد تا ذرات غذا، سموم و میکروبهای هضم نشده به راحتی به جریان خون نشت کنند. این نشت مواد ناخواسته، میتواند یک واکنش التهابی گسترده را در بدن فعال کرده و بر سلامت عمومی تأثیر بگذارد.
علائم سندروم روده نشتکننده
تشخیص این سندروم میتواند دشوار باشد زیرا علائم لیکی گات اغلب با سایر بیماریها مشترک است و توسط برخی از پزشکان به عنوان یک وضعیت بالینی مجزا به رسمیت شناخته نمیشود. با این حال، شایعترین علائم شامل موارد زیر هستند:
- اختلالات گوارشی: شامل نفخ مزمن، گاز، اسهال یا یبوست متناوب.
- حساسیتها و آلرژیهای غذایی: واکنشهای غیر شدید و متنوع به غذاهایی که قبلاً تحمل میشدند.
- خستگی مزمن: احساس خستگی و بیحالی مداوم، حتی پس از استراحت کافی.
- مشکلات پوستی: مانند اگزما، بثورات، آکنه و پسوریازیس که نشاندهنده التهاب داخلی است.
- درد مفاصل و عضلات: درد، سفتی و التهاب بدون دلیل مشخص در مفاصل و عضلات.
- کاهش مواد مغذی: به دلیل اختلال در جذب، ممکن است کمبود مواد مغذی حیاتی مانند روی، آهن و ویتامین B12 رخ دهد.
- مشکلات خلق و خو و تمرکز: شامل اضطراب، افسردگی و مشکل در تمرکز (مه مغزی).
- بیماریهای خودایمنی: ارتباط نزدیکی بین نفوذپذیری روده و برخی بیماریهای خودایمنی مانند دیابت نوع ۱ یا بیماری التهابی روده (IBD) مشاهده شده است.
راهکارهای کلیدی برای بهبود نفوذپذیری روده
بهبود سندروم روده نشتکننده اغلب بر ترمیم پوشش روده و بازیابی تعادل میکروبیوم روده متمرکز است. مهمترین استراتژیها عبارتند از:
- اصلاح رژیم غذایی:
- حذف محرکها: پرهیز از غذاهایی که باعث تحریک روده و التهاب میشوند، مانند گلوتن، شیر گاو (کازئین A1)، شکر تصفیهشده، الکل، و غذاهای فرآوریشده.
- افزایش فیبر و پروبیوتیکها: مصرف سبزیجات، غلات کامل، و غذاهای تخمیری (مانند ماست، کفیر یا کلم ترش) برای حمایت از رشد باکتریهای مفید روده.
- گنجاندن چربیهای سالم: امگا ۳ و سایر چربیهای ضدالتهابی.
- مدیریت استرس: استرس مزمن به طور مستقیم بر محور روده و مغز و سلامت دیواره روده تأثیر میگذارد. تکنیکهای کاهش استرس مانند مدیتیشن، یوگا یا خواب کافی ضروری است.
- مکملها: مکملهایی مانند گلوتامین (اسید آمینهای که به عنوان سوخت اصلی سلولهای پوشش روده عمل میکند)، پروبیوتیکها (باکتریهای مفید) و آنزیمهای گوارشی ممکن است تحت نظر پزشک توصیه شوند.
- پرهیز از عوامل آسیبرسان: کاهش مصرف داروهای ضدالتهاب غیراستروئیدی (NSAIDs) و اجتناب از سیگار کشیدن.
علائم آسیب ریوی پس از تصادف (تروما به قفسه سینه)
تروما به قفسه سینه، که اغلب در نتیجه تصادفات رانندگی، سقوط یا ضربات شدید رخ میدهد، میتواند منجر به آسیبهای جدی و تهدیدکننده حیات به ریهها شود. شناسایی سریع علائم آسیب ریوی برای دریافت درمان فوری پزشکی حیاتی است.
شایعترین آسیبها و علائم ریوی پس از تروما
آسیبهای ریوی پس از تصادف معمولاً شامل کوفتگی ریه، پنوموتوراکس (وجود هوا در پرده جنب) یا هموتوراکس (وجود خون در پرده جنب) هستند. علائم کلیدی این آسیبها عبارتند از:
- درد شدید قفسه سینه: دردی که اغلب در محل ضربه احساس میشود و با نفس عمیق کشیدن، سرفه یا حرکت تشدید مییابد. اگر شکستگی دنده وجود داشته باشد، این درد موضعیتر است.
- تنگی نفس (دیسپنه): ناتوانی در کشیدن نفس عمیق یا احساس خفگی. این علامت میتواند ناگهانی و شدید باشد.
- افزایش تعداد تنفس و ضربان قلب: بدن برای جبران کاهش اکسیژنرسانی تلاش میکند که منجر به تنفس سریع (تاکیپنه) و ضربان قلب بالا (تاکیکاردی) میشود.
- کبودی (سیانوز): تغییر رنگ لبها، ناخنها یا پوست به آبی یا خاکستری که نشاندهنده کاهش شدید سطح اکسیژن در خون است.
- سرفه همراه با خون (هموپتیزی): خروج خون با سرفه، که میتواند نشاندهنده کوفتگی شدید یا پارگی بافت ریه باشد.
- حرکت غیرطبیعی قفسه سینه: در موارد شکستگیهای متعدد دنده (فلاپ سینه)، ممکن است حرکت یک بخش از قفسه سینه برعکس جهت تنفس طبیعی باشد.
- علائم شوک: شامل نبض سریع و ضعیف، کاهش فشار خون، تعریق زیاد، و رنگپریدگی، که ممکن است به دلیل خونریزی داخلی قابل توجه (هموتوراکس) باشد.
توجه: هر گونه آسیب به قفسه سینه پس از یک تصادف شدید، یک اورژانس پزشکی است و نیاز به ارزیابی فوری توسط متخصص دارد.
علائم خشک شدن مخاط تنفسی و اهمیت رطوبت
سیستم تنفسی از بینی تا ریهها توسط لایهای از مخاط (موکوس) مرطوب پوشیده شده است. این لایه مخاطی نقش حیاتی در محافظت از بدن ایفا میکند؛ با به دام انداختن ذرات گرد و غبار، آلرژنها و عوامل بیماریزا و همچنین مرطوب کردن هوایی که تنفس میکنیم. هنگامی که مخاط خشک میشود، عملکرد دفاعی و پالایشی سیستم تنفسی مختل شده و علائم آزاردهندهای بروز میکند.
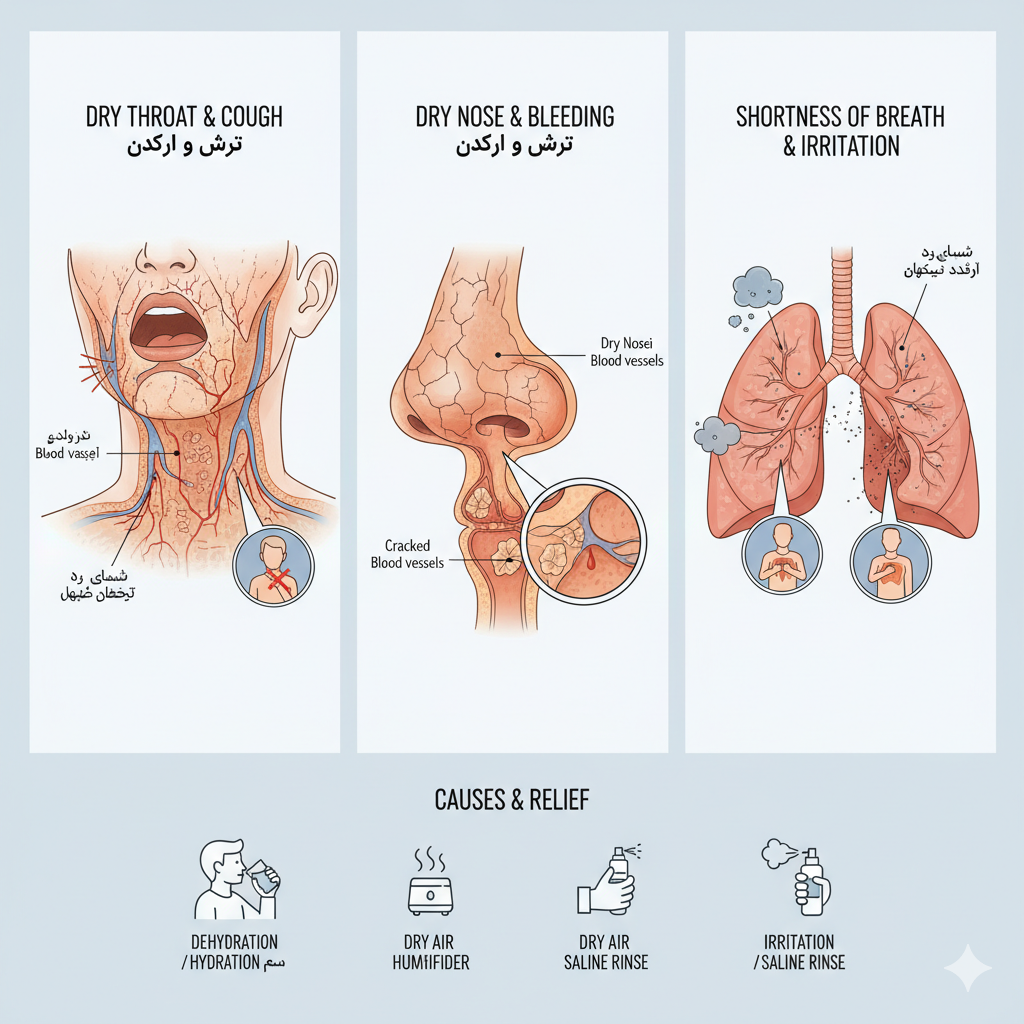
نشانههای خشک شدن مخاط تنفسی
خشکی مخاط تنفسی میتواند در بخشهای مختلف دستگاه تنفس فوقانی (بینی و گلو) و تحتانی (نای و برونشها) رخ دهد که علائم آن شامل:
- سرفه خشک و تحریککننده: یکی از شایعترین علائم، سرفهای است که بدون خلط و مداوم است و با حس خارش یا سوزش در گلو همراه است، به خصوص در شبها.
- احساس خشکی یا سوزش در گلو و دهان: این احساس میتواند باعث گرفتگی صدا و دشواری در بلع شود.
- خشکی بینی و خونریزی: خشکی داخل بینی میتواند منجر به ایجاد زخم، پوسته پوسته شدن و خونریزی آسان (به خصوص در هوای خشک یا پس از عمل جراحی بینی) شود.
- تنفس دشوار و احساس گرفتگی: فرد ممکن است با وجود باز بودن نسبی مجاری تنفسی، احساس کند که هوای کافی دریافت نمیکند یا تنفس برایش سخت است.
- افزایش حساسیت به عفونتها: به دلیل کاهش عملکرد سد دفاعی مخاط، خطر ابتلا به سرماخوردگی، عفونتهای سینوسی و سایر بیماریهای تنفسی افزایش مییابد.
عوامل مؤثر بر خشکی مخاط
- کمآبی بدن (دهیدراتاسیون): عدم نوشیدن آب کافی، شایعترین علت خشکی مخاط است.
- عوامل محیطی: تنفس هوای خشک (خصوصاً در فصول سرد یا در محیطهای دارای تهویه نامناسب) و آلودگی هوا یا دود سیگار.
- عوارض جانبی داروها: برخی داروها مانند آنتیهیستامینها، ضداحتقانها و داروهای خاص برای فشار خون میتوانند باعث کاهش ترشح مخاط شوند.
- مشکلات تنفسی مزمن: مانند آسم یا برونشیت مزمن.
بهبود: افزایش مصرف مایعات، استفاده از دستگاه بخور یا رطوبتساز در محیط زندگی، و شستشوی دورهای بینی با محلول سالین، راهکارهای مؤثر در بهبود وضعیت مخاط تنفسی هستند.








